Rétinopathie diabétique : pourquoi un suivi régulier est indispensable ?
[EN RÉSUMÉ]
La rétinopathie diabétique est une complication silencieuse du diabète, pouvant entraîner une perte de vision si elle n’est pas dépistée à temps.
Un suivi ophtalmologique régulier est indispensable, dès le diagnostic, pour détecter précocement les anomalies rétiniennes.
Le traitement varie selon le stade, avec recours possible au laser, aux injections ou à la chirurgie, associés à un bon contrôle du diabète.
Comprendre la rétinopathie diabétique : une complication silencieuse mais sérieuse
La rétinopathie diabétique est une microangiopathie résultant de l’atteinte des petits vaisseaux sanguins rétiniens sous l’effet d’une hyperglycémie chronique. Un taux de sucre sanguin mal contrôlé altère progressivement l’endothélium des capillaires rétiniens, entraînant des microanévrismes, des fuites vasculaires, une formation de nouveaux vaisseaux fragiles (néovaisseaux) et, à terme, un œdème maculaire ou un décollement rétinien tractionnel.
La rétinopathie se divise classiquement en deux formes majeures :
- Rétinopathie non proliférante (précoce) : anomalies microvasculaires sans formation excessive de néovaisseaux.
- Rétinopathie proliférante (avancée) : prolifération de nouveaux vaisseaux fragiles susceptibles de saigner et de provoquer des complications sévères.
Cette progression est lente et frustrante parce qu’elle peut persister sans symptômes significatifs pendant de longues périodes, d’où l’importance d’un dépistage structuré.
Quels sont les signes qui doivent alerter ?
Aux premiers stades, la rétinopathie diabétique ne provoque souvent aucun symptôme, ce qui rend le dépistage régulier essentiel.
Lorsque la vision commence à être altérée, certains signes doivent alerter : une vision floue, des taches sombres ou flottantes dans le champ visuel, une baisse de l’acuité visuelle ou encore une déformation des lignes droites.
Ces symptômes sont généralement progressifs et indolores, d’où la nécessité d’une surveillance ophtalmologique même en l’absence de douleur.
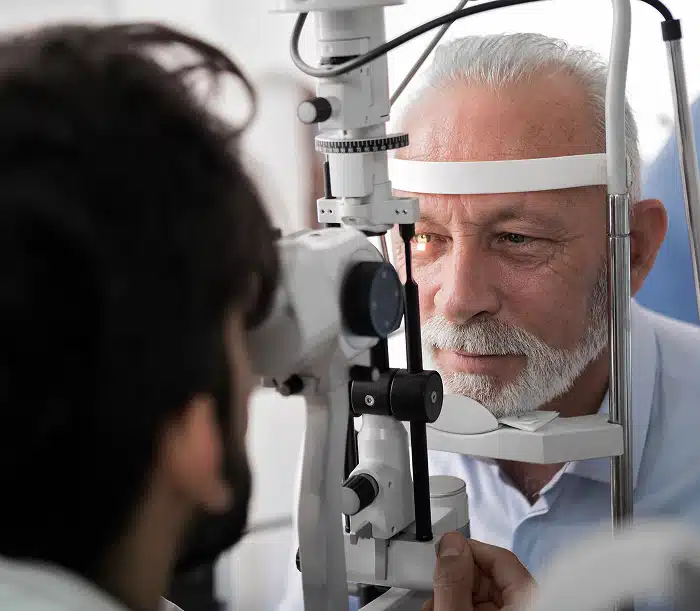
Suivi ophtalmologique et diabète : pourquoi la rétinopathie ne doit jamais être négligée ?
Le contrôle régulier de la rétine chez toute personne diabétique est une recommandation forte des sociétés savantes. Selon les recommandations actuelles, tout patient diabétique devrait bénéficier d’un examen ophtalmologique complet au moment du diagnostic, puis d’un suivi annuel, voire plus fréquent si des anomalies sont détectées.
Ce suivi permet :
- La détection précoce d’anomalies subcliniques, bien avant l’apparition de symptômes visuels.
- La surveillance de l’évolution rétinienne au fil du temps, ajustée selon la sévérité.
- L’instauration rapide d’un traitement (laser, injections intravitréennes, chirurgie) pour stabiliser ou améliorer l’état visuel.
Des études ont montré que le dépistage régulier réduit significativement le risque de progression vers une cécité sévère ou une perte visuelle irréversible.
En outre, un bon contrôle glycémique, tensionnel et lipidique ralentit l’évolution de la maladie.
Quels traitements en cas de rétinopathie diabétique ?
La prise en charge dépend du stade et de la gravité de la rétinopathie. Plusieurs options thérapeutiques ont prouvé leur efficacité :
1. Photocoagulation au laser
Le laser rétinien est une technique ancienne mais encore très utilisée pour prévenir la progression des néovaisseaux dans la rétinopathie proliférante. Il réduit le risque de complications hémorragiques et stabilise la vision. Le laser peut également être nécessaire pour traiter les oedèmes maculaires focaux lorsqu’un ou plusieurs points de fuite sont identifiés sur l’angiographie rétinienne.
2. Injections intravitréennes
Les anti‑VEGF (inhibiteurs du facteur de croissance endothélial vasculaire) et, dans certains cas, les corticoïdes intravitréens, sont utilisés pour traiter l’œdème maculaire diabétique, une cause majeure de perte visuelle. Ces injections diminuent l’exsudation vasculaire et améliorent l’acuité visuelle dans de nombreux cas.
3. Chirurgie vitréorétinienne
En cas de complications sévères, comme un hémorragie intravitréenne massive ou un décollement rétinien, une vitrectomie peut être nécessaire pour restaurer la clarté visuelle et prévenir une perte irréversible.
4. Contrôle systémique des facteurs de risque
Un bon équilibre de la glycémie, de la pression artérielle et du cholestérol est essentiel pour ralentir l’évolution de la rétinopathie. Un suivi interdisciplinaire avec le médecin traitant et le diabétologue est indispensable.